Giới thiệu
“Choáng váng”(dizziness) là một triệu chứng rất mơ hồ thường được sử dụng để mô tả nhiều cảm giác khác nhau bao gồm: chóng mặt, tiền ngất, mất thăng bằng. Choáng váng rất khó xác định vì tính chủ quan, triệu chứng không chỉ dành riêng cho hệ thống tiền đình mà còn nhiều tổn thương thần kinh khác. Do đó bước đầu tiên trong đánh giá choáng váng là xếp các triệu chứng của bệnh nhân vào một trong những nhóm sau đây
Chóng mặt(vertigo)
Chóng mặt là một cảm giác sai lầm (ảo giác) về chuyển động của bản thân hoặc môi trường xung quanh. Thường gặp là cảm giác quay, một số bệnh nhân chỉ cảm thấy bị kéo sang một bên, có thể đi kèm với buồn nôn, nôn hoặc mất thăng bằng và rối loạn dáng đi.
“Chóng mặt và choáng váng“: chóng mặt là triệu chứng chủ yếu của rối loạn chức năng tiền đình, một loại của choáng váng. Tuy nhiên mất thăng bằng hay mất định hướng đôi khi cũng gặp trong tổn thương tiền đình, ngược lại bệnh nhân tiền ngất do bệnh lý tim cũng có cảm giác quay tròn, do đó chóng mặt không nhạy và đặc hiệu cho tiền đình. Chóng mặt và choáng váng thường sử dụng thay thế cho nhau, nhiều bác sĩ lâm sàng thích xem xét hai triệu chứng này với nhau. Khi mô tả “chóng mặt và choáng váng” tổn thương đáng lo ngại hơn và đặc biệt khi có buồn nôn và nôn. Chóng mặt không phải là một chẩn đoán, đây là một triệu chứng của nhiều bệnh lý tiền đình khác nhau từ lành tính đến đe dọa tính mạng. Trong hầu hết các trường hợp, hỏi bệnh sử và thăm khám có thể xác định nguyên nhân chóng mặt và xử trí khẩn cấp.
Tiền ngất(presyncope)
Tiền ngất là triệu chứng báo hiệu ngất hay sắp ngất (nearly blacking out), kéo dài vài giây đến vài phút, bệnh nhân cảm thấy thoáng hoa mắt hoặc thoáng mất ý thức. Triệu chứng nhẹ mô tả ít rõ ràng, có thể cảm giác lâng lâng trong đầu (light headed), vã mồ hôi, buồn nôn, mờ mắt, quan sát bệnh nhân xanh xao và xảy ra khi đứng lên hay ngồi dậy. Nguyên nhân thường gặp như loạn nhịp tim, bệnh mạch vành, hạ huyết áp thế đứng, hạ đường huyết, hoạt động quá mức của thần kinh phế vị.
Mất thăng bằng(disequilibrium)
Mất thăng bằng là cảm giác thiếu sự phối hợp chủ yếu xảy ra khi đi bộ, có nhiều nguyên nhân gây mất thăng bằng. Đột quỵ là một nguyên nhân quan trọng và đe dọa đến tính mạng cần được loại trừ. Các bệnh lý khác gây mất thăng bằng như bệnh Parkinson, bệnh thần kinh ngoại biên và bất kỳ rối loạn cơ xương khớp nào ảnh hưởng đến dáng đi. Giảm thị lực, sử dụng thuốc an thần, thuốc chống trầm cảm ba vòng làm tăng nguy cơ mất thăng bằng và té ngã đặc biệt ở người lớn tuổi.
Choáng váng không điển hình (Nonspecific dizziness)
Choáng váng không điển hình khó mô tả, bệnh nhân thường khai ” lảo đảo” hoặc “lâng lâng” (một cảm giác bập bềnh mơ hồ như sau uống rượu). Tuy nhiên, có khi than phiền cảm giác muốn ngất xỉu hoặc quay cuồng. Rối loạn tâm thần là nguyên nhân chính gây chóng mặt không điển hình, một số bị trầm cảm nặng, lo âu, rối loạn hoảng sợ, rối loạn dạng cơ thể, nghiện rượu hoặc rối loạn nhân cách. Bệnh nhân chóng mặt mãn có thể dẫn đến rối loạn tâm thần, cần chẩn đoán phân biệt và tâm lý trị liệu giúp kiểm soát bệnh. Choáng váng không điển hình đôi khi liên quan đến thở tăng thông khí, xảy ra trong các trường hợp căng thẳng. Choáng váng đi kèm với thở tăng thông khí, lo âu hoặc trầm cảm, tăng lên từ từ trong khoảng 20 phút hay dài hơn và thuyên giảm dần.
Phân loại choáng váng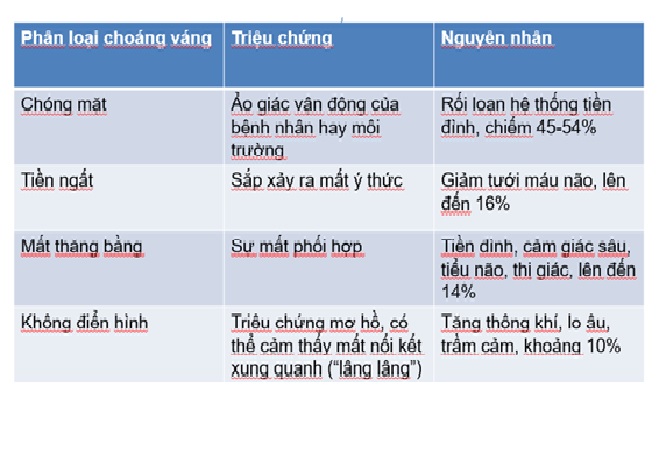
Giải phẫu chức năng hệ thống tiền đình
Giải phẫu hệ thống tiền đình ngoại biên và trung ương
- Hệ thống tiền đình ngoại biên bao gồm mê đạo tiền đình: ống bán khuyên, soan nang và cầu nang, hạch tiền đình và thần kinh tiền đình
- Hệ thống tiền đình trung ương bao gồm các nhân tiền đình: bên, trong, trên và dưới, các đường kết nối trung ương.

Cơ chế thăng bằng ở người bình thường
Bình thường chức năng thăng bằng dựa vào thông tin từ hệ thống thị giác, tiền đình ngoại biên, ốc tai (tai trong) và cảm giác sâu bản thể. Các thông tin cảm giác này tích hợp và thực hiện giúp hệ thần kinh trung ương ổn định sự nhìn chăm chú, ổn định tư thế và cung cấp thông tin về chuyển động của bản thân và môi trường. Não so sánh các thông tin cảm giác chuyển tiếp với các khuôn mẫu được tạo sẵn. Khi không có sự thích hợp hoặc không đối xứng giữa hai bên dẫn đến chóng mặt hoặc mất thăng bằng.
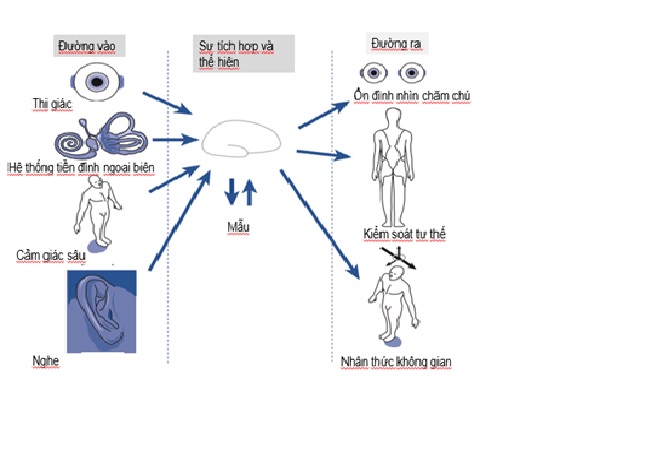 Chóng mặt khi mất đối xứng 2 bên
Chóng mặt khi mất đối xứng 2 bên
Bệnh lý một bên, ảnh hưởng một cảm giác đầu vào có thể thông qua bù trung ương, bệnh nhân ít hoặc không bị thiếu hụt chức năng, nhưng bất thường nhiều cảm giác đầu vào hoặc bệnh lý trung ương đồng thời có thể gây chóng mặt nặng nề.
Tổn thương 2 bên gây thất điều thân (truncal ataxia)
Dáng đi không vững, trong tối, mắt nhìn dao động khi đi (oscillopsia), xoay đầu và thân
Tiếp cận bệnh nhân chóng mặt và choáng váng
Giới thiệu
Tiếp cận bằng câu hỏi mở, lắng nghe mô tả của bệnh nhân về các triệu chứng và kiểm tra, thu thập thông tin cho phép bác sĩ lâm sàng xác định, phân loại choáng váng. Bác sĩ lâm sàng cũng nên thiết lập thời gian diễn tiến, yếu tố kích hoạt và làm nặng thêm, triệu chứng đi kèm, tuổi, tiền sử và khám thực thể. Các yếu tố này sẽ giúp thu hẹp chẩn đoán phân biệt và sau đó có thể quyết định nhu cầu cận lâm sàng hoặc đánh giá thêm
Choáng váng ở người lớn tuổi cần được quan tâm vì tỷ lệ mắc bệnh cao, nguy cơ té ngã, khuyết tật và tử vong. Đánh giá choáng váng ở bệnh nhân lớn tuổi là một thách thức vì nó thường do nhiều vấn đề, bao gồm chóng mặt, bệnh mạch máu não, bệnh lý cột sống cổ, suy giảm thể chất và thuốc. Suy giảm thị lực do đục thủy tinh thể và các tình trạng khác thường gặp ở người lớn tuổi và có khả năng làm trầm trọng thêm tình trạng khuyết tật liên quan đến choáng váng. Một nghiên cứu cho thấy 44% bệnh nhân từ 65 đến 95 tuổi có nhiều hơn một nguyên nhân, còn gọi khiếm khuyết đa giác quan
Đánh giá bệnh nhân
Bệnh sử
Giúp phân biệt chóng mặt với các loại choáng váng khác. Nguyên nhân gây chóng mặt do ngoại biên hay trung ương có các đặc điểm lâm sàng riêng biệt, nhưng một số còn chồng chéo với nhau.
Phân biệt chóng mặt trung ương và ngoại biên

Thời gian
Triệu chứng chóng mặt xảy ra không thường xuyên hay liên tục ngay cả khi tổn thương tiền đình vĩnh viễn, hệ thống thần kinh trung ương thích nghi với các khiếm khuyết để giảm dần chóng mặt sau nhiều ngày hoặc nhiều tuần. Chóng mặt liên tục kéo dài hàng tháng không phải do tiền đình.
+ Chóng mặt có thể một cơn hay tái phát và có thể kéo dài vài giây, giờ hoặc ngày. Thời gian cung cấp một trong những manh mối tốt nhất về nguyên nhân cơ bản của chóng mặt .
+ Chóng mặt tái phát kéo dài dưới một phút trong chóng mặt tư thế kịch phát lành tính.
+ Cơn chóng mặt kéo dài vài phút đến vài giờ do migraine tiền đình hoặc thiếu máu cục bộ thoáng qua của mê đạo hoặc thân não.
+ Cơn chóng mặt tái phát liên quan bệnh Meniere kéo dài nhiều giờ nhưng có thể ngắn hơn.
+ Chóng mặt kéo dài, nặng hơn trong nhiều ngày xảy ra với viêm dây thần kinh tiền đình, bệnh xơ cứng rải rác, nhồi máu thân não hoặc tiểu não.
Các yếu tố làm nặng thêm:
+ Tất cả chóng mặt xấu hơn khi di chuyển đầu, các đợt chóng mặt tư thế kịch phát lành tính xảy ra khi thay đổi tư thế đầu (ví dụ, lăn qua giường, ngồi dậy, duỗi cổ…).
+ Chóng mặt trở nên trầm trọng hơn khi ho, hắt hơi, gắng sức hoặc tiếng ồn lớn (hiện tượng Tullio) trong lỗ rò ngoại dịch (perilymphatic fistula).
Các triệu chứng kết hợp:
+ Chóng mặt cấp do đột quỵ động mạch sống nền (vertebrobasilar stroke ) đi kèm với các triệu chứng thiếu máu cục bộ thân não như nhìn đôi, khó nói, khó nuốt, yếu hoặc tê bì. Tuy nhiên nhồi máu tiểu não có thể xuất hiện dưới dạng chóng mặt mà không có triệu chứng nào khác. Đau cổ khu trú đề nghị bóc tách động mạch đốt sống.
+ Chóng mặt ở bệnh nhân xơ cứng rác có trước hoặc kết hợp triệu chứng thần kinh khác tùy thuộc vào vị trí mất myelin.
+ Điếc và ù tai tổn thương tai trong, cảm giác đầy tai (aural fullness) trong bệnh Meniere hoặc cảm giác tăng áp tai và điếc thần kinh tần số cao do lỗ rò ngoại dịch sau chấn thương.
+ Nhức đầu, sợ ánh sáng và sợ âm thanh gợi ý migraine tiền đình. Phần lớn bệnh nhân migraine tiền đình có triệu chứng thị giác báo trước.
+ Khó thở, đánh trống ngực và đổ mồ hôi có thể cơn rối loạn tâm thần, nhưng chóng mặt do tiền đình không phải là hiếm gặp.
Tiền sử
+ Tiền sử đau nửa đầu có thể là nguyên nhân của chóng mặt.
+ Bệnh nhân chóng mặt có một hoặc nhiều yếu tố nguy cơ mạch máu (tăng huyết áp, đái tháo đường, hút thuốc…) có nguy cơ đột quỵ cao đặc biệt người lớn tuổi.
+ Tiền sử chấn thương đầu gặp phổ biến bệnh nhân chóng mặt tư thế kịch phát lành tính, nhưng có thể gây lỗ rò ngoại dịch.
+ Tiền sử gia đình chóng mặt gợi ý bệnh lý di truyền hiếm gặp
+ Một số loại thuốc có độc tính tiền đình (ví dụ, cisplatin, aminoglycoside) hoặc tiểu não (ví dụ, phenytoin)
Thăm khám
Thăm khám bắt đầu bằng việc kiểm tra các dấu hiệu sinh tồn, nhiệt độ, mạch, huyết áp tư thế nằm ngửa và đứng, chú ý hạ huyết áp khi đứng lên (huyết áp tâm thu giảm 20 mmHg, huyết áp tâm trương giảm 10 mmHg, hoặc tim tăng 30 nhịp trong một phút). Các triệu chứng tư thế phân biệt với triệu chứng do chuyển động đầu, cho bệnh nhân nằm ngửa trở lại đến khi hết các triệu chứng và sau đó xoay đầu.
Thăm khám thần kinh đầy đủ nên thực hiện ở những bệnh nhân bị chóng mặt tư thế đứng không có tụt huyết áp hoặc chóng mặt tư thế kịch phát lành tính. Cần phải quan sát dáng đi của bệnh nhân và thực hiện test Romberg. Bệnh nhân bất thường dáng đi đánh giá bệnh lý thần kinh ngoại biên. Test Romberg dương tính đánh giá chức năng tiểu não tiền đình và cảm giác sâu. Việc sử dụng test HINTS (head impulse, nystagmus, test of skew) bao gồm test lắc đầu, giật nhãn cầu và test lệch có thể giúp phân biệt đột quỵ (trung ương) với viêm thần kinh tiền đình cấp (ngoại biên).
Test lắc đầu
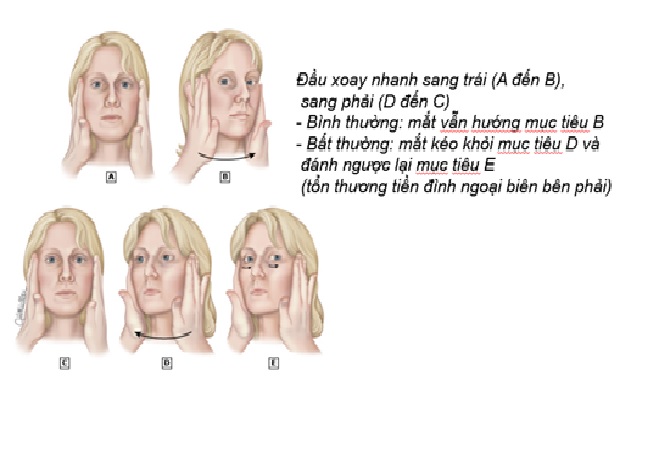
+ Test lắc đầu (head-impulse): bệnh nhân ngồi trước người khám, với đầu giữ giữa hai tay người khám. Bệnh nhân được yêu cầu nhìn cố định trên mũi của người khám và đầu được xoay 20-40 độ theo mỗi hướng trước khi nhanh chóng được đưa trở lại trung tính.
Nếu xảy ra hiện tượng saccade (chuyển động nhanh của cả hai mắt), nguyên nhân có khả năng là ngoại biên. Không có chuyển động mắt nào gợi ý nguyên nhân trung ương.
+ Giật nhãn cầu: bệnh nhân nhìn theo ngón tay của người khám di chuyển chậm từ trái sang phải. Giật nhãn cầu tiền đình bao gồm pha chậm gây ra bởi đầu vào tiền đình và pha nhanh điều chỉnh ngược lại. Giật nhãn cầu có thể xoay, dọc hoặc ngang, xảy ra tự phát, mắt nhìn chăm chú hoặc chuyển động đầu. Hướng xác định bởi pha nhanh vì dễ nhìn thấy hơn.
Giật nhãn cầu ngang tự phát theo một hướng duy nhất và trở nên xấu hơn khi nhìn theo hướng của giật nhãn cầu gợi ý nguyên nhân ngoại biên (viêm dây thần kinh tiền đình). Giật nhãn cầu tự phát ưu thế dọc hay xoắn và thay đổi với hướng nhìn chăm chú (gazeevoked bidirectional) ví dụ, pha nhanh đánh theo một hướng khi nhìn sang trái và hướng ngược lại khi nhìn sang phải, nguyên nhân trung ương.
+Test lệch (test of Skew): kiểm tra độ lệch được đánh giá bằng cách yêu cầu bệnh nhân nhìn thẳng về phía trước, sau đó che và khám từng mắt. Độ lệch dọc của mắt được che sau khi không che là một kết quả bất thường. Mặc dù đây là một xét nghiệm ít nhạy cảm hơn đối với bệnh lý trung ương, kết quả bất thường khá chuyên biệt liên quan đến thân não.
+ Nghiệm pháp Dix-Hallpike: chẩn đoán chóng mặt tư thế kịch phát lành tính nếu dương tính, nhưng không loại trừ nếu âm tính. Nghiệm pháp được thực hiện trên một bàn khám phẳng. Trong khi bệnh nhân ở tư thế ngồi, bác sĩ xoay đầu bệnh nhân 45 độ sang một bên, sau đó nhanh chóng đặt bệnh nhân vào tư thế nằm ngửa với đầu dốc xuống khoảng 20 độ ở cuối bàn và quan sát mắt của bệnh nhân trong khoảng 30 giây. Rối loạn tiền đình ngoại biên chóng mặt và giật nhãn cầu có thời gian tiềm từ 3 đến 10 giây và lập lại âm tính, trong khi do trung ương không có thời gian tiềm và triệu chứng kéo dài.

+ Test nhiệt: kích thích nhiệt ống bán khuyên gây giật nhãn cầu ở người có hệ thống tiền đình còn nguyên vẹn. Thất bại gây ra giật nhãn cầu hoặc chênh lệch trên 20 đến 25% vận tốc pha chậm của giật nhãn cầu hai bên cho thấy tổn thương ở phía đáp ứng giảm. Chất lượng đáp ứng nhiệt thực hiện tốt nhất với kỹ thuật ghi điện rung giật nhãn cầu (electronystagmography). Đáp ứng hệ thống tiền đình với kích thích ngoại biên được đánh giá tại giường. Cần chú ý không thực hiện khi tai bị thủng màng nhĩ hoặc nhiễm trùng mạn tính. Nước lạnh gây giật nhãn cầu về phía đối diện; nước ấm gây giật nhãn cầu cùng bên (COWS).
Nguyên nhân
Nguyên nhân tiền đình ngoại biên thường gặp
Nguyên nhân chóng mặt ngoại biên phát sinh từ những bất thường các ống bán khuyên, soan nang, cầu nang và dây thần kinh tiền đình. Triệu chứng lâm sàng riêng biệt nhưng thường trùng lấp, chiếm 80% các trường hợp chóng mặt. Các nguyên nhân thường gặp là chóng mặt tư thế kịch phát lành tính, viêm dây thần kinh tiền đình và bệnh Meniere.
- Chóng mặt tư thế kịch phát lành tính
Chóng mặt tư thế kịch phát lành tính (CMTTKPLT) xảy ra khi sỏi tai thoát ra và di chuyển, còn được gọi là sỏi ống bán khuyên(canaliths), sỏi bị bong ra và đi vào ống bán khuyên, thường là ống sau. CMTTKPLT có thể xảy ra ở mọi lứa tuổi, phổ biến nhất từ 50 đến 70 tuổi. Không tìm thấy nguyên nhân rõ ràng nào trong 50% đến 70% bệnh nhân lớn tuổi, chấn thương đầu thường gặp ở người trẻ tuổi.
Lâm sàng xuất hiện cơn chóng mặt tái phát kéo dài một phút hoặc ít hơn, cơn được kích thích bởi chuyển động đầu cụ thể, chẳng hạn như nhìn lên trong khi đứng hoặc ngồi dậy khỏi giường, lăn trên giường. Các cơn chóng mặt có thể kèm buồn nôn và nôn, khoảng một nửa bệnh nhân mất thăng bằng giữa các đợt tấn công. Các đợt tái phát trong vài tuần đến vài tháng, trung bình hai tuần. Chẩn đoán dựa vào bệnh sử và test Dix- Hallpike có thời gian tiềm chóng mặt và giật nhãn cầu dưới 30 giây, giật nhãn cầu xoắn hướng lên, khi ngồi lên hướng đánh ngược lại.
Điều trị CMTTKPLT bao gồm tái định vị sỏi ống tai bằng thao tác Epley, tỷ lệ thành công khoảng 70% trong lần đầu tiên và gần 100% cho các lần điều trị kế tiếp. Điều trị tại nhà bằng các bài tập Brandt Daroff cũng có thể thành công. Nếu không có sự cải thiện với các thao tác tái định vị lặp lại, hoặc nếu giật nhãn cầu không điển hình hoặc liên tục với buồn nôn, cần được xem xét nguyên nhân khác. Thuốc không có vai trò trong điều trị. Nên tránh dùng thuốc ức chế tiền đình vì chúng cản trở sự bù đắp trung ương và có thể làm tăng nguy cơ té ngã.
- Viêm dây thần kinh tiền đình
Viêm dây thần kinh tiền đình, được cho là có nguồn gốc siêu vi trùng, nguyên nhân đứng thứ hai của chóng mặt. Thường gặp từ 30 đến 50 tuổi, nam và nữ bị ảnh hưởng như nhau.
Chẩn đoán dựa trên bệnh sử và thăm khám thực thể. Lâm sàng bệnh nhân chóng mặt kiểu quay nặng, nôn ói và dao động thị giác (oscillopsia). Giật nhãn cầu xoay ngang tự phát về đối bên tổn thương và dáng đi bất thường bên tổn thương, thính giác không bị ảnh hưởng. Chóng mặt giảm trong vài ngày khi có bù trừ tiền đình, 50% bệnh nhân khỏi sau hai tháng. Tuy nhiên mất thăng bằng tồn tại trong nhiều tháng vì tổn thương chức năng tiền đình một bên. Chóng mặt có thể tái phát, nếu không giảm cần xem xét chẩn đoán khác. Điều trị triệu chứng trong vài ngày đầu, tiên lượng rất tốt, tuy nhiên khoảng 15% bệnh nhân tiến triển CMTTKPLT. Viêm thần kinh tiền đình được điều trị bằng thuốc và phục hồi chức năng tiền đình. Chóng mặt và buồn nôn hoặc nôn kết hợp có thể dùng thuốc kháng histamine, thuốc chống nôn, hoặc benzodiazepine, sử dụng không quá ba ngày vì tác dụng ngăn chặn bù trừ trung ương. Mặc dù corticosteroid toàn thân đã được khuyến cáo điều trị nhưng không đủ bằng chứng sử dụng thường quy. Thuốc kháng virus không hiệu quả.
- Bệnh Meniere
Bệnh Meniere gây chóng mặt và giảm thính giác một bên. Mặc dù có thể gặp ở mọi lứa tuổi, nhưng phổ biến từ 20 đến 60 tuổi. Chóng mặt tự phát kéo dài vài phút đến vài giờ, thường nặng bệnh nhân phải nghỉ ngơi tại giường, buồn nôn, nôn, kết hợp ù tai một bên, giảm thính giác và đầy tai. Các triệu chứng khác bao gồm ngã đột ngột, đau đầu với giảm thính giác xấu hơn trong các đợt tấn công kế tiếp. Bệnh nhân giật nhãn cầu xoay ngang một bên trong cơn chóng mặt.
Bệnh sinh do áp lực nội dịch ở tai trong tăng quá mức dẫn đến rối loạn chức năng. Tuy nhiên, nguyên nhân chính xác vẫn chưa được biết. Chẩn đoán bệnh Meniere dựa trên bệnh sử, thăm khám có điếc thần kinh tần số thấp, giảm đáp ứng tiền đình một bên. Các đợt cấp của bệnh Meniere kéo dài trong nhiều tháng hoặc nhiều năm. Bệnh có thể thuyên giảm một cách tự nhiên hoặc do điều trị và tái phát.
Điều trị bệnh Meniere, đầu tiên bao gồm thay đổi lối sống, hạn chế lượng muối ăn, giảm caffeine và hạn chế uống rượu mỗi ngày. Thuốc lợi tiểu thiazide nếu chóng mặt không được kiểm soát khi thay đổi lối sống. Glucocorticoids và gentamicin tiêm qua màng nhĩ có thể cải thiện chóng mặt. Mặc dù glucocorticoids cải thiện thính giác, nhưng gentamicin gây mất thính lực và chỉ dành riêng cho những bệnh nhân bị mất thính lực đáng kể. Thuốc ức chế tiền đình được sử dụng cho các cơn cấp tính. Phẫu thuật được lựa chọn cho bệnh nhân có triệu chứng kháng trị, phục hồi chức năng tiền đình bệnh nhân ù tai kéo dài, mất thính lực.
Nguyên nhân tiền đình trung ương
Bất thường ở nhân tiền đình, tiểu não, thân não và vỏ não tiền đình chiếm khoảng 20% chóng mặt. Nguyên nhân thường gặp là Migraine tiền đình và thiếu máu do hẹp đông mạch sống nền. Bệnh nhân biểu hiện mất thăng bằng và thất điều nhiều hơn chóng mặt thực sự. Tuy nhiên, chóng mặt có thể là triệu chứng báo hiệu một biến cố mạch máu não sắp xảy ra.
Hội chứng tiền đình cấp nguyên nhân trung ương (ví dụ, đột quỵ hố sau) gây tử vong, có thể không có dấu hiệu thần kinh khu trú, lâm sàng thường nhầm lẩn với căn nguyên ngoại biên lành tính (ví dụ, viêm thần kinh tiền đình). Chụp cắt lớp vi tính không có đủ độ nhạy để phân biệt đột quỵ. Test HINTS rất nhạy và đặc hiệu trong việc xác định đột quỵ ở bệnh nhân có hội chứng tiền đình cấp, vượt trội hơn so với hình ảnh cộng hưởng từ khuếch tán.
- Migraine tiền đình
Đau nửa đầu ngày càng được công nhận là nguyên nhân gây ra chóng mặt tái phát. Tuy nhiên, cơ chế đau nửa đầu gây ra chóng mặt vẫn chưa rõ. Mức độ nghiêm trọng và thời gian của chóng mặt cũng rất khác nhau. Một số có triệu chứng thoáng qua, kéo dài vài giây, đặc trưng của chóng mặt tư thế kịch phát lành tính, điển hình hơn cơn kéo dài trong vài phút đến vài giờ. Thường gặp ở trẻ em, phụ nữ xảy ra gấp ba lần nam giới và tuổi từ 20 đến 50 tuổi. Tiền sử gia đình là một yếu tố nguy cơ.
Chẩn đoán dựa vào bệnh sử, trong đó ít nhất một số cơn chóng mặt kết hợp đau nửa đầu hoặc có tiền triệu thị giác, sợ ánh sáng hoặc sợ âm thanh. Các cơn chóng mặt thường xảy ra một cách tự nhiên, tương tự như đau nửa đầu, có thể được kích hoạt bởi một số loại thực phẩm và một số tình huống nhất định.
Điều trị ban đầu tập trung vào việc xác định và tránh các tác nhân gây đau nửa đầu. Giảm căng thẳng, ngủ đủ giấc và tập thể dục, dùng thuốc ức chế tiền đình giảm chóng mặt được khuyến khích. Các thuốc phòng ngừa đau nửa đầu như thuốc chống động kinh, thuốc ức chế beta, thuốc ức chế kênh calcium, thuốc chống trầm cảm ba vòng, và magnesium, khuyến cáo dựa trên ý kiến của các chuyên gia.
- Thiếu máu do hẹp động mạch sống nền
Cung cấp máu cho thân não, tiểu não và tai trong có nguồn gốc từ hệ thống động mạch sống nền. Bất kỳ sự tắc nghẽn nhánh lớn nào đều có thể gây ra chóng mặt. Chẩn đoán dựa vào bệnh sử và các triệu chứng ở thân não, như nhìn đôi, nói khó, yếu hoặc vụng về chân tay. Chóng mặt là triệu chứng đầu tiên ở 48% bệnh nhân, ít hơn phân nữa có dấu thần kinh khu trú.
Điều trị bao gồm kháng tiểu cầu và giảm các yếu tố nguy cơ mạch máu. Warfarin đã được sử dụng trong các trường hợp hẹp động mạch sống nền hoặc động mạch chủ.
+ Thiếu máu thân não: xơ vữa động mạch, thuyên tắc động mạch sống nền gây thiếu máu thân não. Chóng mặt có thể chiếm ưu thế nhưng hiếm khi là biểu hiện duy nhất của thiếu máu thân não. Một số trường hợp nhồi máu thân não được mô tả chỉ ảnh hưởng đến cấu trúc tiền đình, các biểu hiện lâm sàng rất giống với viêm dây thần kinh tiền đình. Nguy cơ đột quỵ tái phát cao và có thể giảm nếu can thiệp thích hợp.
+ Cơn thiếu máu thoáng qua (TIA): cơn thiếu máu thoáng qua liên quan đến thân não thường kéo dài vài phút đến vài giờ. Chóng mặt không có triệu chứng thân não xảy ra với thiếu máu động mạch sống nền vẫn còn tranh cải.
+ Hội chứng động mạch sống xoay (rotational vertebral artery syndrome): còn được gọi hội chứng Bow hunter (BHS) là thiểu năng sống nền có triệu chứng hiếm gặp do tắc hoặc hẹp cơ học động mạch sống trong quá trình xoay hoặc duỗi đầu và cổ. Các triệu chứng của BHS từ chóng mặt thoáng qua đến đột quỵ tuần hoàn sau. Bệnh sinh do chèn ép động mạch sống bởi bất thường các cấu trúc xương như gai xương, thoát vị đĩa đệm, thoái hóa đốt sống cổ hoặc khối u. Siêu âm Doppler, chụp cắt lớp điện toán mạch máu (CTA), cộng hưởng từ mạch máu (MRA), được sử dụng trong chẩn đoán và đánh giá hội chứng này, DSA với xoay đầu là tiêu chuẩn vàng. Điều trị bảo tồn (ví dụ, tránh các cử động gây triệu chứng), một số bệnh nhân thuyên giảm mà không cần can thiệp. Phẫu thuật và can thiệp nội mạch khi điều trị bảo tồn thất bại.
+ Các hội chứng đột quỵ khác:
Nhồi máu mê đạo có thể xảy ra khi tắc động mạch thính giác trong, một nhánh của động mạch tiểu não trước (AICA). Đây là một tổn thương ngoại biên của hệ thống tiền đình và đặc trưng chóng mặt đột ngột, mất thính giác và đôi khi ù tai.
Sự tắc nghẽn phần gốc của động mạch tiểu não dưới trên (AICA) liên quan đến cầu não bên và cuống tiểu não, gây ra chứng thất điều dáng đi và chi, liệt mặt, chóng mặt và mất thính giác.
Hội chứng Wallenberg (nhồi máu hành não bên) kết hợp khởi phát chóng mặt cấp và mất thăng bằng. Việc cung cấp máu cho hành não bên do động mạch tiểu não dưới sau (PICA). Hầu hết các bệnh nhân mắc hội chứng Wallenberg đều bị tắc động mạch sống cùng bên nơi xuất phác động mạch tiểu não dưới sau (PICA)
- Nhồi máu và xuất huyết tiểu não
Nhồi máu và xuất huyết tiểu não thường xảy ra ở bệnh nhân lớn tuổi (> 60 tuổi) có yếu tố nguy cơ mạch máu, đặc biệt là tăng huyết áp và đái tháo đường. Lâm sàng thường chóng mặt đột ngột, dữ dội kèm theo buồn nôn và nôn, khó phân biệt với tổn thương tiền đình ngoại biên. Thất điều chi gợi ý tổn thương tiểu não, bệnh nhân ngã về bên của tổn thương
- Bệnh xơ cứng rải rác (Multiple sclerosis)
Chóng mặt ước tính xảy ra ở 20 phần trăm bệnh nhân MS, triệu chứng tương tự viêm dây thần kinh tiền đình, chóng mặt ngoại biên kéo dài kết hợp triệu chứng tăng hoặc giảm thính lực, tê mặt và nhìn đôi. Trong tổn thương tiểu não chóng mặt thường cấp, kiểu trung ương. Chẩn đoán gợi ý MS bao gồm các triệu chứng thần kinh trước đó và bất thường khi thăm khám.
- Tâm thần
Rối loạn tâm thần như trầm cảm nặng, lo âu hoặc rối loạn hoảng sợ có thể là nguyên nhân chính gây chóng mặt không điển hình trong một số bệnh nhân. Đôi khi liên quan đến tăng thông khí, thường xảy ra trong tình trạng căng thẳng nhẹ . Chóng mặt đi kèm với tăng thông khí, lo âu hoặc trầm cảm tăng dần dần, lúc thịnh lúc suy khoảng 20 phút hoặc lâu hơn, và khỏi dần. Bệnh nhân không có cảm giác ” thiếu không khí” vì chỉ thở nhanh ở mức độ nhẹ. Các cơn hạ đường huyết cũng có thể tạo ra một cảm giác chóng mặt không điển hình.Trong hội chứng tăng thông khí các bài tập kiểm soát hơi thở giúp giảm các triệu chứng liên quan đến giảm CO2 trong máu, dùng thuốc ức chế Beta cho bệnh nhân đánh trống ngực và đổ mồ hôi; không dùng cho bệnh nhân hen. Thuốc chống lo âu (ví dụ, ức chế tái hấp thu serotonin chọn lọc) hay benzodiazepines dùng ngắn hạn cho những bệnh nhân lo âu.
Điều tri
Chóng mặt do tiền đình có thể phát sinh từ các tổn thương ngoại biên (ví dụ, mê đạo hoặc thần kinh tiền đình) hoặc trung ương (ví dụ, thân não hoặc tiểu não). Điều trị thích hợp đòi hỏi phải chẩn đoán xác định được vị trí và nguyên nhân.
- Điều trị nguyên nhân:
Điều trị nguyên nhân có thể giảm triêu chứng và cải thiện một số trường hợp như: viêm thần kinh tiền đình, migraine tiền đình, chóng mặt tư thế kịch phát lành tính, bệnh Meniere, thiếu máu động mạch sống nền, dò ngoại dịch (Perilymphatic fistula), u dây thần kinh VIII….
- Điều trị triệu chứng:
Mục tiêu điều trị thuốc đối với chóng mặt là loại bỏ chóng mặt, tăng cường bù trừ tiền đình, giảm triệu chứng thần kinh thực vật và tâm thần thường đi kèm với chóng mặt và có thể hạn chế khả năng bù trừ của bệnh nhân. Các triệu chứng thần kinh thực vật như buồn nôn, nôn và tình trạng kiệt sức, thường gây khó chịu cho bệnh nhân hơn là chóng mặt. Nhiều bệnh nhân lo lắng có thể hạn chế hoạt động cần thiết để bù trừ. Mặc dù mục tiêu trước mắt là giảm chóng mặt, nhưng một số loại thuốc làm giảm chóng mặt cũng có thể làm giảm khả năng bù trừ của não đối với việc giảm chức năng tiền đình, do đó được chỉ định trong thời gian ngắn. Phản hồi (feedback) là điều cần thiết để sự thích nghi xảy ra và việc điều trị phải cân bằng giữa việc giảm bớt sự phát triển triệu chứng với sự điều chỉnh lâu dài. Do đó, điều trị chóng mặt thường kết hợp cả điều trị chóng mặt và triệu chứng thứ phát.
Sơ đồ mối liên quan giữa nguyên nhân và triệu chứng chóng mặt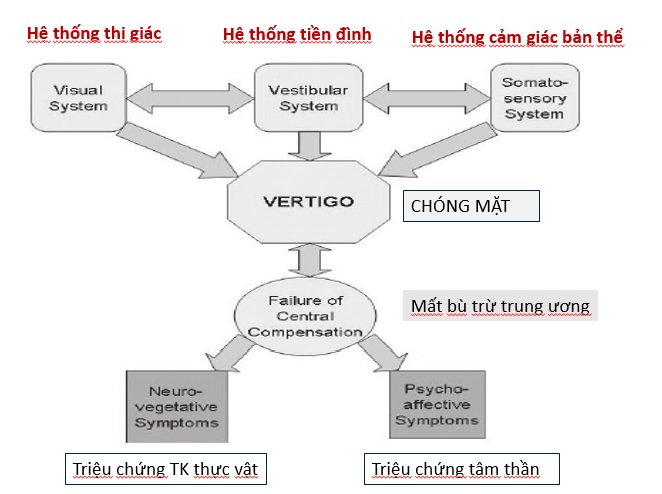
Hiện nay, điều trị nội khoa chủ yếu là điều trị triệu chứng. Nếu chóng mặt là thứ phát do nguyên nhân xác định, chẳng hạn như nhiễm trùng hoặc suy mạch máu (vascular insufficiency), nguyên nhân cơ bản phải được điều trị ngoài việc điều trị chóng mặt. Nếu nghi ngờ rối loạn tiền đình gây chóng mặt từng đợt, chẳng hạn như bệnh Meniere, các loại thuốc được chỉ định giúp ngăn chặn các đợt tấn công trong tương lai và điều trị các triệu chứng khi phát sinh. Một số loại thuốc gây chóng mặt do tác dụng độc trực tiếp ở tai ngoại biên hoặc do tác động lên tiền đình trung ương. Mặc dù tác dụng chỉ là tạm thời, nhưng nhiều loại thuốc có thể gây ra tổn thương không phục hồi cho hệ thống tiền đình.
Cơ chế tác động các thuốc điều trị chóng mặt tiền đình
Nhân tiền đình trong (medial vestibular nucleus) chứa các thụ thể histamine, glutamate và muscarinic acetylcholine. Glutamate là chất dẫn truyền thần kinh kích thích chính tại synapse tế bào lông tiền đình – thần kinh tiền đình và thần kinh tiền đình-nhân tiền đình, hoạt động thông qua thụ thể N-methyl-D-aspartate (NMDA).
Thụ thể M2 acetylcholine muscarinic liên quan đến chóng mặt được tìm thấy trong cầu não và hành não và trong phức hợp nhân tiền đình. Các thần kinh ly tâm đến các biểu bì thần kinh (neuroepithelium) tiền đình chứa thụ thể cholinergic. Axit gamma-aminobutyric (GABA) là một trong những chất dẫn truyền thần kinh ức chế, kết nối hệ thống tiền đình với các thần kinh vận nhãn. Histamine được tìm thấy trong toàn bộ hệ thống tiền đình trung ương. Mật độ thụ thể H1 đã được tìm thấy cao trong nhân tiền đình trong. Cả hai thụ thể histamine H1 và H2 đều ảnh hưởng đến đáp ứng tiền đình. Norepinephrine điều chỉnh đáp ứng các kích thích tiền đình trung tâm và dopamine cũng điều chỉnh hệ thống tiền đình trung tâm.
Vùng postrema, nằm trong thân não, chứa thụ thể hóa học kích hoạt, kích thích khu vực này gây ra nôn mửa. Chẹn các thụ thể dopaminergic gây giảm phản ứng. Tín hiệu từ đường tiêu hóa đến não để gây nôn thông qua serotonin, và thuốc chẹn serotonin (5HT3) làm giảm nôn. Thuốc ức chế chóng mặt có thể hoạt động trên một hoặc nhiều đường dẫn truyền thần kinh
Thuốc điều trị chóng mặt cấp tính
Điều trị chóng mặt cấp tính bao gồm kiểm soát các triệu chứng buồn nôn và nôn liên quan, đồng thời cho phép bệnh nhân thực hiện các hoạt động sinh hoạt hàng ngày, đảm bảo loại trừ các nguyên nhân đe dọa tính mạng và các nguyên nhân nghiêm trọng, đồng thời xác định được căn nguyên và cách điều trị sau khi các triệu chứng của bệnh nhân được cải thiện.
Thuốc kháng histamine
Thuốc kháng histamine được sử dụng phổ biến trong điều trị chóng mặt cấp tính và nhiều thuốc cho thấy hiệu quả: diphenhydramine, dimenhydrinate, cyclizine, meclizine, promethazine, cinnarizine và astemizole. Loại phổ biến nhất là meclizine, được cho là có tác dụng trung ương nhưng rất khó xác định cơ chế chính xác, nhiều loại thuốc này có nhiều vị trí tác dụng. Nhiều loại thuốc kháng histamine có hoạt tính kháng cholinergic. Thuốc kháng histamine hiệu quả nhất lại là những thuốc có đặc tính kháng cholinergic nhất, gây tác dụng phụ an thần và khô miệng. Được dùng bằng đường uống, với thời gian tác dụng từ 4 đến 12 giờ.
Histamine: mặc dù thuốc kháng histamine có hiệu quả chống chóng mặt, nhưng bản thân histamine cũng đã được sử dụng để điều trị chóng mặt. Chủ yếu được sử dụng để điều trị chóng mặt được cho là có nguồn gốc mạch máu. Histamine được tiêm tĩnh mạch, tiêm dưới da hoặc ngậm dưới lưỡi. Nó gia tăng thể tích mao mạch và tĩnh mạch và là chất điều hòa vi tuần hoàn. Betahistine, chất tương tự của L-histidine, một phần là chất đồng vận H1 sau synapse (partial H1 postsynaptic agonist) và chất đối vận H3 trước synapse (H3 presynaptic antagonist ) có thể được dùng bằng đường uống và đã thay thế phần lớn histamine trong sử dụng. Nó gia tăng lưu lượng máu ở tai trong và có thể trung ương. Tác dụng ngoại ý là nhức đầu và buồn nôn, chống chỉ định ở những bệnh nhân có tiền sử loét dạ dày tá tràng hoặc u pheochromocytoma. Nó đã được chứng minh là có tác dụng đối với bệnh nhân mắc bệnh Meniere, cả trong điều trị chóng mặt cấp tính và ngăn ngừa các cơn.
Thuốc kháng cholinergic
Thuốc kháng cholinergic được sử dụng để kiểm soát chóng mặt lâu đời nhất. Nhóm này bao gồm atropine, homatropine và các loại thuốc phổ biến hơn là scopolamine (hyoscine). Những loại thuốc này không chọn lọc và ngăn chẹn tất cả các loại thụ thể muscarinic cả ở trung ương và ngoại vi. Chỉ những thuốc kháng cholinergic đi qua hàng rào máu não mới có hiệu quả làm giảm chóng mặt. Tác dụng sau khi uống kéo dài ~ 4 giờ; tuy nhiên, scopolamine đã được phát triển thành một miếng dán thẩm thấu qua da để sử dụng kéo dài với tác dụng phụ giảm và kéo dài ~ 4 ngày. Ngoài việc cải thiện các triệu chứng chóng mặt, sự chẹn trung tâm các thụ thể muscarinic cũng gây ra một số tác dụng không mong muốn, chẳng hạn như an thần, các vấn đề về trí nhớ và lú lẫn, đặc biệt là ở người cao tuổi. Các tác dụng phụ do chẹn phó giao cảm ngoại vi bao gồm giãn đồng tử, liệt cơ mi (ciliary muscles), khô miệng, táo bón và bí tiểu. Tăng nhãn áp góc đóng và phì đại tuyến tiền liệt là những chống chỉ định.
Benzodiazepines
Benzodiazepine là chất kích thích thụ thể GABA và thường được sử dụng trong chóng mặt cấp tính. Tiêm tĩnh mạch có thể hiệu quả trong việc ngăn ngừa các cơn chóng mặt và tác động có thể ở nhân tiền đình bên. Liều thấp của thuốc benzodiazepin đường uống có hiệu quả cả để điều trị trong cơn cấp tính và ngăn ngừa cơn. Đặc tính chống lo âu thường hữu ích trong việc giảm lo lắng thường đi kèm với chóng mặt. Etizolam, một loại thuốc benzodiazepine (không sử dụng ở Hoa Kỳ), được chứng minh trong một nghiên cứu gần đây giúp bệnh nhân BPPV trở lại cuộc sống bình thường hàng ngày nhanh chóng sau khi điều trị tái định vị sỏi tai. Thông thường, diazepam là thuốc được lựa chọn do tác dụng kéo dài của nó. Tuy nhiên, ngoài khả năng gây nghiện, diazepam kéo dài thời gian bù trừ và phục hồi nếu được dùng trong cơn tiền đình cấp tính. Các tác dụng phụ khác bao gồm an thần, suy giảm trí nhớ và tăng nguy cơ té ngã. Mặc dù benzodiazepine có hiệu quả, một số bác sĩ khuyến cáo không sử dụng benzodiazepine để điều trị chóng mặt mãn tính vì chúng thiếu tính chọn lọc đối với hệ thống tiền đình và khả năng gây nghiện.
Thuốc chẹn kênh calcium
Thuốc chẹn kênh calcium được chứng minh hiệu quả trong điều trị chóng mặt cấp tính, cũng như trong phòng ngừa chứng đau nửa đầu tiền đình. Các thử nghiệm có đối chứng ngẫu nhiên gần đây từ Châu Âu và Ấn Độ cho thấy hiệu quả đối với cả cinnarizine và flunarizine dùng đơn độc hoặc kết hợp với thuốc kháng histamine. Cinnarizine và flunarizine được sử dụng chủ yếu ở Châu Âu để điều trị chóng mặt cấp tính. Những loại thuốc này chưa được Cơ quan FDA Hoa Kỳ chấp thuận và không sử dụng ở Hoa Kỳ.
Cinnarizine là một chất đối vận của histamine, norepinephrine, nicotine, và angiotensin, cũng như chẹn kênh calcium. Flunarizine là dẫn xuất của nó và chẹn H1 mạnh với đặc tính kháng dopaminergic. Không có đặc tính kháng cholinergic. Mặc dù cơ chế chưa được biết rõ hoàn toàn, chúng ức chế tiền đình và có khả năng hoạt động bằng cách ngăn chặn sự xâm nhập của calcium ngoại bào vào tế bào, bao gồm tế bào nội mô gây giãn mạch. Cả hai đều dùng bằng đường uống. Flunarizine có thời gian bán hủy dài, và nồng độ không đạt được trạng thái ổn định cho đến khi 2 tháng. Tác dụng ngoại ý bao gồm an thần, tăng cân, phản ứng ngoại tháp và trầm cảm, đặc biệt khi dùng kéo dài hoặc ở người cao tuổi. Do đó, những loại thuốc này nên không được sử dụng trong hơn một tháng, đặc biệt ở người cao tuổi.
Corticosteroid
Steroid từ lâu đã được điều trị chóng mặt cấp tính, mặc dù các bằng chứng không rõ ràng. Ngoài điều trị bệnh tai trong tự miễn dịch, thuốc điều trị tiền đình giai đoạn đầu viêm dây thần kinh hoặc các cơn tấn công của Meniere. Các thụ thể glucocorticoid đã được tìm thấy trong mô ốc tai và mô tiền đình, các nhà nghiên cứu suy đoán rằng bản thân steroid có thể ảnh hưởng đến chức năng tai trong. Một đánh giá của Cochrane từ đầu năm 2011 về việc sử dụng steroid trong điều trị viêm dây thần kinh tiền đình tìm thấy bằng chứng hỗ trợ việc sử dụng corticosteroid cho bệnh nhân rối loạn chức năng tiền đình cấp vô căn. Nghiên cứu tiếp theo cuối năm 2011 cho thấy glucocorticoid dùng trong vòng 3 ngày sau khi khởi phát bệnh viêm dây thần kinh tiền đình giúp cải thiện sự phục hồi lâu dài của chức năng tiền đình và giảm thời gian nằm viện. Một số nghiên cứu sử dụng corticosteroid tiêm trong màng nhĩ (intratympanic corticosteroid) cũng đã được thực hiện, với các kết quả khác nhau.
Thuốc kháng dopaminergic
Các loại thuốc khác giảm triệu chứng thần kinh thực vật liên quan đến chóng mặt bao gồm các loại thuốc antidopaminergic như các dẫn xuất phenothiazine, butyrophenones và benzamides. Một số thuốc kháng histamine, chẳng hạn như promethazine, cũng là chất đối kháng dopamine và một số loại thuốc antidopaminergic cũng có đặc tính kháng cholinergic, có thể góp phần ức chế tiền đình. Ngay cả những thuốc không vượt qua hàng rào máu não cũng là những thuốc chống nôn hiệu quả vì có thể thấm qua được vùng postrema. Chúng có thể được dùng bằng đường uống, trực tràng hoặc tiêm và thời gian tác dụng từ 4 đến 12 giờ. Các tác dụng bất lợi bao gồm hạ huyết áp thế đứng, buồn ngủ, hội chứng Parkinson, loạn động trễ, loạn trương lực cơ cấp tính, bất thường nội tiết và tất cả các tác dụng phụ kháng cholinergic. Hội chứng ác tính thuốc an thần kinh (Neuroleptic malignant syndrome), đặc trưng bởi sự cứng đờ, thay đổi trạng thái tâm thần, thay đổi thần kinh tự động và tăng thân nhiệt, cũng có thể xảy ra, mặc dù cực kỳ hiếm gặp.
Thuốc điều trị thiểu năng mạch máu (Vascular Insufficiency)
Suy mạch máu có thể là gây chóng mặt cấp tính. Tai biến mạch máu não có thể biểu hiện với chóng mặt nhưng đặc biệt với các dấu hiệu hoặc triệu chứng khu trú khác kết hợp chóng mặt.
Máu cung cấp cho tai trong (động mạch tiền đình trước, động mạch ốc tai chung) được cung cấp bởi các động mạch tận cùng và không có tuần hoàn bàng hệ. Tăng huyết áp, đái tháo đường, tăng lipid máu, hoặc bất kỳ bệnh hệ thống nào khác làm rối loạn vi tuần hoàn có thể gây tổn thương mạch máu. Các thuốc mạch máu trước đây đã được sử dụng để tái tưới máu hệ thống tiền đình và giảm các triệu chứng chóng mặt, nhưng các nghiên cứu đã không nhất quán về hiệu quả của chúng. Các thuốc bao gồm carbon dioxide, papaverine, buphenine, naftidrofuryl và thymoxamine. Thuốc giãn mạch có thể không hiệu quả vì chúng hoạt động toàn thân, thay vì cục bộ trên các mạch của tai trong.
Thuốc điều trị bệnh tự miễn tai trong
Bệnh tai trong tự miễn thường có biểu hiện mất thính lực (ngoài chóng mặt) có thể là một bên hoặc hai bên. Nếu bệnh nhân mắc bệnh tự miễn đã biết, nên điều trị cho chẩn đoán đó và bắt đầu dùng steroid. Nếu bệnh nhân không có tiền sử về rối loạn tự miễn và bị nghi ngờ dựa trên lâm sàng, xét nghiệm, cần xác định chẩn đoán và bắt đầu điều trị steroid liều cao nếu bệnh nhân dung nạp được.
Thuốc khác
Một số loại thuốc được sử dụng để điều trị chóng mặt không có nhãn mác hoặc không có nghiên cứu lâm sàng chứng minh hiệu quả của chúng. Acetylleucine được sử dụng chủ yếu ở Pháp. Thuốc giải lo âu ngoài các thuốc benzodiazepin có thể được sử dụng để điều trị chóng mặt hoặc chứng lo âu. Ginkgo biloba, piribedil và ondansetron được báo cáo là có hiệu quả; tuy nhiên, không có thử nghiệm lâm sàng có đối chứng nào chứng minh được hiệu quả.
Thuốc điều trị chóng mặt mãn tính
Mặc dù thuốc có thể đóng một vai trò trong việc kiểm soát chóng mặt mãn tính, nhưng phục hồi chức năng tiền đình là phương pháp điều trị chính. Sự thích nghi chỉ có thể xảy ra nếu não bộ cảm nhận được sự không phù hợp giữa các con đường tiền đình, mắt và cảm giác bản thể, và nó không thể xảy ra nếu tiếp tục có những dao động trong các con đường đó. Một số nghiên cứu cho thấy cải thiện về chức năng những bệnh nhân đã trải qua quá trình phục hồi chức năng tiền đình. Thuốc có thể được sử dụng như một chất hỗ trợ cho các bài tập tiền đình.
Bệnh Meniere
Bệnh Meniere có thể gây chóng mặt cả cấp tính và mãn tính. Điều trị cơn chóng mặt cấp tính tương tự như điều trị cho bất kỳ nguyên nhân ngoại vi nào gây chóng mặt cấp tính. Điều trị mãn tính nhằm mục đích giảm lượng chất lỏng trong nội dịch (endolymphatic) ở tai, do đó ngăn ngừa phù nội dịch (hydrops endolymphatic). Hạn chế muối và sử dụng thuốc lợi tiểu thải muối là phương pháp điều trị chính ở Hoa Kỳ.
Thuốc lợi tiểu
Bất kỳ loại thuốc lợi tiểu nào cũng có thể được sử dụng, mặc dù thuốc lợi tiểu quai được sử dụng thận trọng vì chúng có thể gây độc cho tai. Thuốc kết hợp không ảnh hưởng kali được sử dụng phổ biến nhất, chẳng hạn như hydrochlorothiazide-triamterene
Acetazolamide
Acetazolamide có thể làm giảm chóng mặt ở bệnh Meniere theo hai cơ chế. Đầu tiên, nó hoạt động như một thuốc lợi tiểu, do đó làm giảm thể tích chất lỏng. Thứ hai, nó là một chất ức chế anhydrase carbonic, ảnh hưởng trực tiếp đến sinh lý của tai trong. Tuy nhiên, đã có những báo cáo mâu thuẫn về hiệu quả của acetazolamide trong điều trị bệnh Meniere, bao gồm cả tỷ lệ ù tai và chóng mặt ở những bệnh nhân dùng thuốc.
Betahistine
Betahistine cũng được sử dụng trong điều trị bệnh Meniere cấp tính và mãn tính, thường dùng ở Châu Âu hơn là Hoa Kỳ. Nó được cho là cải thiện vi tuần hoàn của tai trong bằng cách tác động lên cơ vòng tiền mao mạch (precapillary sphincters of the stria vascularis), làm giảm sản xuất và tăng hấp thu endolymph. Một phân tích tổng hợp gần đây cho thấy lợi ích điều trị của betahistine đối với các triệu chứng chóng mặt trong điều trị bệnh và tần suất các đợt tấn công.
Nimodipine
Nimodipine là thuốc chẹn kênh calcium đã được FDA chấp thuận để giảm mức độ nghiêm trọng của tình trạng thiếu hụt thần kinh do co thắt mạch ở bệnh nhân xuất huyết dưới nhện và đang được sử dụng ngoài nhãn hiệu (off label) điều trị dự phòng cho cả migraine tiền đình và bệnh Meniere.
Migraine tiền đình
Migraine tiền đình là nguyên nhân phổ biến gây ra chóng mặt tự phát từng đợt. Cơn tấn công có thể bao gồm sự kết hợp bất kỳ chóng mặt, thất điều và rối loạn chức năng vận nhãn, có hoặc không kèm theo đau đầu, buồn nôn hoặc nôn. Thời gian của cuộc tấn công thay đổi từ vài phút đến vài ngày. Nhiều tác giả khuyến nghị điều trị đầu tay migraine tiền đình bằng thuốc chẹn β, như propranolol hoặc metoproplol, hoặc thuốc chống trầm cảm ba vòng. Topiramate là thuốc thay thế để điều trị dự phòng migraine tiền đình nếu các thuốc khác không được dung nạp
Choáng váng chủ quan mãn tính (hoặc choáng váng do tư thế dai dẳng hoặc sự ám ảnh chóng mặt tư thế)
Choáng váng chủ quan mãn tính là một hội chứng đặc trưng bởi cảm giác lảo đảo, không vững hoặc mất cân bằng tư thế dai dẳng hoặc dao động, có hoặc không có các cơn chóng mặt tái phát. Các triệu chứng của bệnh nhân thường trở nên tồi tệ hơn do các kích thích thị giác phức tạp như sàn ô vuông, đèn huỳnh quang hoặc kệ cao trong cửa hàng. Các test tiền đình bệnh nhân bình thường. Tình trạng này thường bắt đầu sau một căng thẳng hoặc một căn bệnh về thể chất hoặc sau một rối loạn tiền đình thực sự, chẳng hạn như viêm dây thần kinh tiền đình. Sau đó, bệnh nhân phát triển hành vi sợ hãi và tránh né. Điều trị đầu tay là ức chế tái hấp thu serotonin có chọn lọc, chẳng hạn như paroxetine.
Cơn rối loạn tiền đình (Vestibular Paroxysmia)
Rối loạn tiền đình từng đợt, thường biểu hiện với tần suất cao các cơn. Jannetta mô tả lần đầu tiên vào năm 1975, còn được gọi là hội chứng chèn ép vi mạch (microvascular compression syndrome, MVC). Các cơn chóng mặt xoay tròn hoặc lắc lư kéo dài vài giây và có thể xảy ra tới 30 lần một ngày. Cơ chế sinh lý bệnh nghi ngờ chèn ép chéo thần kinh mạch máu của dây thần kinh VIII dẫn đến mất myelin khu trú. Thuốc chống động kinh chẹn kênh natri như carbamazepine và oxcarbamazepine cho thấy hiệu quả, có thể sử dụng để hỗ trợ chẩn đoán.
Chóng mặt ngoại biên khó chữa
Phương pháp điều trị bệnh nhân chóng mặt ngoại biên khó chữa do bất kỳ nguyên nhân nào, không đáp ứng điều trị nội khoa là cắt bỏ hệ thống tiền đình ngoại biên. Mặc dù phẫu thuật cắt mê đạo là tiêu chuẩn vàng để cắt bỏ tiền đình ngoại biên, nhưng loại bỏ mê đạo bằng hóa chất, sử dụng kháng sinh nhóm aminoglycoside, đặc biệt là gentamicin, đã cho thấy nhiều hứa hẹn và không xâm lấn. Gentamicin không gây độc với tiền đình một cách chọn lọc, nhưng nó gây độc cho tiền đình hơn là độc với ốc tai. Các hình thức điều trị ban đầu bao gồm tiêm tĩnh mạch để làm giãn hệ thống tiền đình, tuy nhiên thường dẫn đến rối loạn chức năng hai bên và mất thính giác. Điều trị hiện tại là sử dụng tại chỗ, thông qua tiêm trực tiếp trong màng nhĩ. Điều này giúp loại bỏ tác dụng toàn thân của thuốc và mặc dù có nguy cơ mất thính giác, việc giảm liều lượng và kéo dài thời gian dùng thuốc đã giảm thiểu nguy cơ này. Nhiều nghiên cứu cho thấy hiệu quả và tương đối an toàn.
PGS.TS Cao Phi Phong
Tháng 12 /2021.
Nguồn: Peter C. Weber, Vertigo and Disequilibrium A Practical Guide to Diagnosis and Management-2017
Đọc thêm


Tin cùng chuyên mục:
Migraine tiền đình (vestibular migraine)
Migraine ở phụ nữ có thai
Cập nhật chẩn đoán và điều trị chóng mặt tư thế kịch phát lành tính (BPPV)
Nguy cơ xuất huyết não tăng lên khi dùng Aspirin liều thấp trong phòng ngừa nguyên phát