Nhiễm độc botulinum toxin còn gọi botulism là một hội chứng liệt thần kinh (neuroparalytic syndrome) hiếm gặp nhưng có khả năng đe dọa tính mạng bởi chất độc thần kinh do vi khuẩn Clostridium botulinum tạo ra. Bệnh có một lịch sử lâu dài, báo cáo đầu tiên về botulism vào năm 1820 với hàng trăm bệnh nhân bị “ nhiễm độc xúc xích” tại một thị trấn miền nam nước Đức. Vài thập kỷ sau, Bỉ chứng minh mối liên quan giữa liệt thần kinh cơ và giăm bông bị nhiễm một loại trực khuẩn tạo bào tử (spore-forming bacillus) được phân lập từ giăm bông. Sinh vật này được đặt tên là Bacillus botulinus theo từ tiếng Latinh có nghĩa là xúc xích (botulus).
Ca lâm sàng:
BN nữ , 30 tuổi, Dân tộc Chăm, Nghề nghiệp: tài xế xe công nghệ
Nhập viện ngày 14/03/2021. Lý do nhập viện: yếu tứ chi
Bệnh sử: Cách nhập viên 2 ngày (13/03)) sau khi chạy xe công nghệ về bệnh nhân thấy uể oải, mỏi tay chân, nhưng vẫn đi lại bình thường, không có triệu chứng gì khác. Sáng sau khi ngủ dậy bệnh nhân sụp nhẹ mi mắt 2 bên kèm theo nhìn mờ, nhìn đôi. Đi lại hơi yếu, khó khăn khi đứng dậy từ tư thế ngồi, không đi xa được, giọng nói thay đổi, nói chậm, không rõ lời, bệnh nhân khó nuốt, ăn vào dễ nôn ói. Đến tối bệnh nhân thấy yếu nhiều hơn, có khám tại phòng khám tư, cho thuốc về uống không rõ loại, hẹn tái khám.
Sáng ngày nhập viện bệnh nhân khó thở nhiều, mi mắt sụp nặng hơn, mờ mắt, nhìn đôi, nói nhỏ, khó nghe. Đi lại không được, tai chân cử động yếu, phải có người hỗ trợ, người nhà đưa nhập viện BV Nguyễn Tri Phương. Trong quá trình bệnh, bệnh nhân hoàn toàn tỉnh táo, không tê tay chân, không đau cơ, không sốt, không rối loạn tiêu tiểu. Trước ngày khởi bệnh, BN có ăn chay tại quán chay, không rõ địa chỉ (?).
Tiền sử: chưa lần nào bị bệnh tương tự, ăn chay trường. Không tiền căn chấn thương, phẫu thuật, không sử dụng thuốc – chất kích thích, không dị ứng, không tiêm ngừa gần đây. Gia đình: không ai mắc bệnh tương tự
Thăm khám: Bệnh nhân đang thở máy qua nội khí quản.
Tổng trạng trung bình. Sinh hiệu: Mạch 80 lần/phút. Huyết áp: 110/70mmHg. Nhiệt độ: 37 độ C
Bệnh nhân nằm nhắm mắt nhưng vẫn tỉnh, không nói được, đáp ứng bằng mắt đúng, cử động ngọn chi theo y lệnh.
Đồng tử 2 bên tròn đều # 2mm, phản xạ ánh sáng trực tiếp và đồng cảm dương tính, còn phản xạ hội tụ, sụp mi, không lồi mắt, Không giới hạn vận nhãn, không nystagmus.
Vận động: không teo cơ, không rung giật các bó cơ. Cơ lực 2 tay: gốc chi: 2/5, ngọn chi: 4/5. Cơ lực 2 chân: gốc chi: 2/5, ngọn chi: 4/5
Phản xạ gân xương tứ chi: +, Babinski: đáp ứng gập 2 bên
Cảm giác: cảm giác đau, sờ, rung âm thoa nhận biết đều 2 bên
Tóm tắt
Bệnh nhân nữ 30 tuổi, dân tộc Chăm, vào viện vì yếu tứ chi và sụp mi mắt, bệnh diễn biến cấp tính: Sụp mi (diễn tiến từ sụp nhẹ đến sụp hoàn toàn), nhìn đôi, mắt mờ. Liệt cơ hầu họng: nói khó, nuốt khó, ăn uống sặc. Yếu tứ chi kiểu ngoại biên: yếu ưu thế ở gốc chi hơn ngọn chi, đối xứng, PXGC giảm, Dấu hiệu bó tháp (-). Liệt cơ hô hấp: đang thở máy .
Tiền căn: ăn chay trường, (nhiều trường hợp nhiễm độc pate chay nghi nhiễm độc C. Botulimun toxin cùng thời gian BN mắc bệnh)
Đặt vấn dề:
(1) Hội chứng liệt mềm cấp tứ chi kiểu ngoại biên ưu thế gốc chi. (2) Liệt cấp cơ vận nhãn, hầu họng, suy hô hấp.
Chẩn đoán: Hội chứng liệt mềm cấp tứ chi, sụp mi 2 bên, nhìn đôi, nói khó, liệt cơ hô hấp – Vị trí: nghĩ nhiều đến tổn thương tiếp hợp thần kinh cơ ( tiền synapse)
– Chẩn đoán phân biệt: (1) Botulism, (2) LEM, (3) MG, (4) GBS
Cận lâm sàng:
Công thức máu, sinh hóa: CPK: 322.1 (0 – 171) CRP: 71.69
Dịch não tủy: Trắng, trong, Số lượng hồng cầu: 0, Số lượng bạch cầu: 0. Protein DNT: 0.170, Glucose: 3.49.
Điện cơ: Hiện không thấy bằng chứng tổn thương thần kinh ngoại biên hay bệnh cơ. Test kích thích lập lại 3HZ cơ dạng ngắn ngón út, ngón cái, co thang, cơ vòng mi mắt âm tính.
MRI sọ não: không thấy tổn thương nội sọ trên phim
Chẩn đoán xác định: TD Nhiễm độc Botulinum toxin từ thực phẩm ăn chay(pate chay?)
TP.HCM, Chiều 26.3, Bệnh viện Nhân dân 115 đã có báo cáo Sở Y tế về tình hình 4 ca nghi ngộ độc pate chay nhập bệnh viện.
Theo BV Nhân dân 115, bốn 4 trường hợp nghi ngộ độc pate chay, đều là nữ. Theo lời người nhà, cả 4 trường hợp đều ăn đồ chay (bún riêu chay, chả chay, pate chay) tại miếu Chiêu Liêu (khu dân cư Chánh Nghĩa, TP.Thủ Dầu Một, Bình Dương). Trong số đó có pate chay bị hỏng nắp, có vị chua. Sau khi ăn, các bệnh nhân xuất hiện triệu chứng giống nhau: chóng mặt, nhìn mờ, cứng lưỡi, khó nuốt, yếu cơ, diễn biến suy hô hấp nhanh, được đặt nội khí quản, thở máy hỗ trợ hô hấp, điều trị tích cực tại khoa hồi sức – tích cực và chống độc, nghi ngộ độc Clostridium Botulinum.
BV Nhân dân 115 điều trị Botulism Antitoxin Heptavalent (BAT) cho 2 BN. Cụ thể, BN C.N.H (53 tuổi, ngụ Bình Dương) sau tiêm hiện tiếp xúc hiểu, sức cơ tứ chi có cải thiện từ 1/5 lên 2/5, vẫn còn sụp mi, BN Đ.Đ.L.U (42 tuổi, ngụ Bình Dương) sau tiêm thuốc giải độc thì tiếp xúc hiểu, sức cơ tứ chi có cải thiện từ 2/5 lên 3/5, sụp mi, gọi hé mắt.
Bà C.N.M sau bữa ăn có triệu chứng tương tự được chuyển đến BV Chợ Rẫy và tử vong sau đó. Con của bà C.N.M là P.T.T.T được chuyển đến BV Nhi đồng 2 điều trị.
TỔNG QUAN VỀ BOTULISM
Rối loạn ở tiếp hợp thần kinh cơ
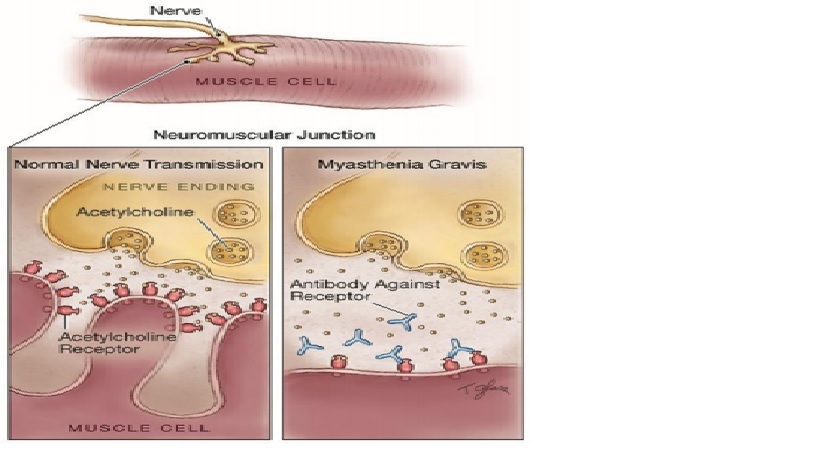
Tiếp hợp thần kinh cơ (Neuromuscular Junction, NMJ)
Các thành phần: (1) Màng tiền xi-nap (Presynaptic membrane) (2) Màng hậu xi-nap (Postsynaptic membrane) (3) Khe xi-nap (Synaptic cleft)
Presynaptic membrane : chứa các bọc có Acetylcholine (ACh) và phóng thích vào khe xi-nap lệ thuộc vào calcium. ACh sau khi phóng thích tác động trên thụ thể ACh (Ach Receptor) trên postsynaptic membrane
Sơ đồ tiếp hợp thần kinh cơ
Bệnh sinh chia 2 nhóm :
(1)Hội chứng nhược cơ bẩm sinh (sai sót di truyền ở tiếp hợp thần kinh-cơ )
(2) Hội chứng nhược cơ mắc phải (rối loạn tự miễn và độc chất)
Hội chứng nhược cơ mắc phải do rối loạn tự miễn và nhiễm độc:
Vị trí tổn thương: Thụ thể acetylcholine (AChR), Thụ thể MuSK (muscle-specific kinase), Kênh calcium. •Kênh sodium.
Nguyên nhân: Myasthenia Gravis, Lambert Eaton Myasthenic Syndrome (LEMS), Toxic or Metabolic, Botulism, Hypermagnesemia, Drugs (D-Penicillamine), Organophosphate toxicity, Snake, spider, scorpion bites
Lambert-Eaton Myasthenic Syndrome
2/3 ca là tiền ung thư (paraneoplastic) ở nam
1/3 ca là tự miễn (autoimmune) ở nữ
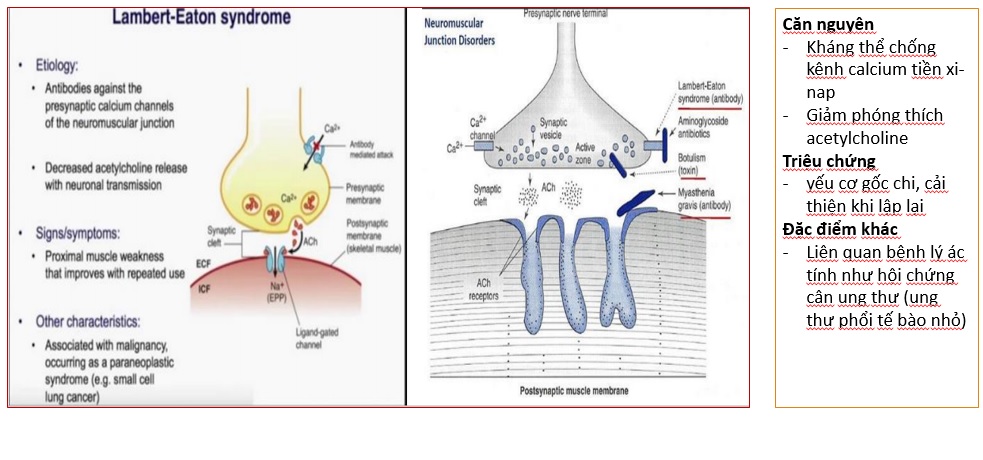
Lâm sàng LEMS: Yếu cơ và dễ mõi cơ (Weakness and fatigability), Muscles in proximal leg and the pelvic girdle are most severely affected (cơ gốc chi, đai chậu ảnh hưởng năng nề nhất) Mild bulbar muscle weakness and ptosis may also occur. (yếu cơ hành tủy nhẹ và sụp mi) – Giảm phản xạ: hyporeflexia, but muscle wasting is infrequent. Rối loạn thần kinh thực vật: (e.g., dry mouth, loss of pupillary reflex, decreased sweating, erectile dysfunction)
An increase in DTRs after contraction is a hallmark of LEMS. (tăng phản xạ gân cơ sau co cơ là dấu hiệu của LEMS)
Điều trị LEMS
Xác định và điều trị căn nguyên bệnh ác tính có thể giảm một phần
Thuốc
– 3,4-Diaminopyridine là thuốc được chọn, làm tăng đi vào calcium (calcium influx.)
– Cholinesterase inhibitors có tác dụng yếu, thường điều trị hổ trợ.
– Immunotherapy (e.g., corticosteroids or azathioprine), Plasmapheresis, Intravenous immunoglobulin therapy)
Ca lâm sàng: BN nam,60 tuổi có tiền căn hút thuốc lá nhiều năm •Nhập viện yếu cơ gốc chi, chi dưới nhiều hơn chi trên, khó khăn đứng lên khi ngồi trên ghế, đau cơ gốc chi khi chạm vào, triệu chứng tiến triển âm ỉ, sụt cân, mệt mõi. Khám sức cơ gốc giảm, đặc biệt sau hoạt động sức cơ có cải thiện sau đó giảm lại. Pxgx giảm, tăng khi co cơ chủ động. Bệnh nhân than khô miệng sinh lý giảm sút, bón, hay chóng mặt tư thế.
Chẩn đoán ?
Các xét nghiệm cần làm? Điều trị ?
Nhiễm độc botulinum toxin (botulism)
Botulism là một căn bệnh hiếm gặp nhưng nghiêm trọng do một chất độc tấn công các dây thần kinh của cơ thể và gây khó thở, liệt cơ và thậm chí tử vong. Độc tố này được tạo ra bởi vi khuẩn Clostridium botulinum và đôi khi vi khuẩn Clostridium butyricum và Clostridium barati. Những vi khuẩn này có thể lây lan qua thức ăn và đôi khi bằng các đường khác.
C. Botulinum: Gram-positive obligate anaerobic bacillus, Spore-forming, Produces botulinum toxin, Bacillus nhạy với nhiệt, Thích nghi môi trường acid thấp
Vi khuẩn tạo ra độc tố botulinum được tìm thấy tự nhiên ở nhiều nơi, nhưng hiếm khi chúng gây bệnh cho con người. Những vi khuẩn này tạo ra bào tử, hoạt động giống như lớp phủ bảo vệ. Bào tử giúp vi khuẩn tồn tại trong môi trường, ngay cả trong điều kiện khắc nghiệt. Bào tử thường không gây bệnh cho con người, ngay cả khi ăn vào. Nhưng trong những điều kiện nhất định, những bào tử này có thể phát triển và tạo ra một trong những chất độc gây chết người nhất được biết đến.
Các điều kiện mà bào tử có thể phát triển và tạo ra độc tố là:
– Môi trường ít oxy hoặc không có oxy (kỵ khí)
– Lượng axit thấp
– Đường thấp
– Ít muối
– Một phạm vi nhiệt độ nhất định
– Một lượng nước nhất định
Ví dụ, thực phẩm đóng hộp, bảo quản hoặc lên men tại nhà không đúng cách có thể tạo điều kiện thích hợp cho bào tử phát triển và tạo ra độc tố botulinum. Khi ăn những thực phẩm này, có thể bị bệnh nặng hoặc tử vong nếu không được điều trị nhanh chóng.
Phân loại Botulism
Nhiễm độc thực phẩm (Foodborne botulism)
Có thể xảy ra khi ăn thực phẩm đã bị nhiễm độc tố botulinum. Các nguồn thông thường của ngộ độc thực phẩm là thực phẩm tự chế biến đã được đóng hộp, bảo quản hoặc lên men không đúng cách. Mặc dù không phổ biến nhưng thực phẩm mua ở cửa hàng cũng có thể bị nhiễm độc tố botulinum.

Nhiễm độc vết thương (Wound botulism )
Có thể xảy ra nếu các bào tử của vi khuẩn xâm nhập vào vết thương và tạo ra độc tố. Những người tiêm chích ma túy có nhiều nguy cơ bị nhiễm độc vết thương hơn. Chứng nhiễm độc vết thương cũng xảy ra ở những người sau chấn thương, chẳng hạn như tai nạn xe máy hoặc phẫu thuật.
Botulism trẻ sơ sinh (Infant botulism)
Có thể xảy ra nếu các bào tử của vi khuẩn xâm nhập vào ruột của trẻ sơ sinh. Các bào tử phát triển và tạo ra độc tố gây bệnh.
Botulism ở ruột người lớn (Adult intestinal toxemia botulism) (định cư ở ruột người lớn, adult intestinal colonization).
Là một loại nhiễm độc rất hiếm có thể xảy ra nếu các bào tử của vi khuẩn xâm nhập vào ruột của người lớn, phát triển và tạo ra độc tố (tương tự như botulism ở trẻ sơ sinh). Mặc dù không biết tại sao lại mắc phải loại nhiễm độc này, nhưng những người có tình trạng sức khỏe nghiêm trọng ảnh hưởng đến đường ruột có thể dễ bị bệnh hơn.
Botulism do thầy thuốc gây ra (Iatrogenic botulism )
Có thể xảy ra nếu tiêm quá nhiều độc tố botulinum vì lý do thẩm mỹ, chẳng hạn như nếp nhăn, hoặc lý do y tế, chẳng hạn như chứng đau nửa đầu.
(Tất cả các loại Botulism có thể gây tử vong và là trường hợp cấp cứu y tế. Nếu biết có các triệu chứng của botulism, hãy đến gặp bác sĩ hoặc đến phòng cấp cứu ngay lập tức.)
Botulism dạng hít
Xảy ra nếu chất độc dạng khí dung được phóng thích trong khủng bố sinh học.
(Inhalational botulism – The form that would occur if aerosolized toxin was released in an act of bioterrorism)
Liên quan đến khủng bố sinh học: Độc tố của Clostridium botulinum là độc tố mạnh nhất được biết đến, và do đó đã phát triển thành tác nhân khủng bố sinh học. Công ước về vũ khí sinh học và độc tố năm 1972 cấm cả nghiên cứu và sản xuất vũ khí sinh học. Hiện nay việc ứng dụng như một vũ khí khủng bố sinh học đã bị cản trở bởi sự phức tạp về kỹ thuật trong việc cô đặc và ổn định chất độc để tạo khí dung.
Dịch tễ học
Hỏi bệnh sử kỹ lưỡng để xác định các phơi nhiễm có thể xảy ra ở những bệnh nhân có hội chứng gợi ý botulism, bao gồm thức ăn được đóng hộp tại nhà hay các nguồn thực phẩm khác (bao gồm mật ong ở trẻ sơ sinh <12 tháng tuổi), sử dụng thuốc tiêm và mỹ phẩm có độc tố botulinum.
Tỷ lệ mắc phải: Trung bình 110 trường hợp botulism được báo cáo mỗi năm ở Hoa Kỳ theo Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC). Khoảng 72% các trường hợp này là botulism ở trẻ sơ sinh, 25% là thực phẩm và 3% còn lại là do vết thương. Người lớn nhiễm botulism thỉnh thoảng được báo cáo.
Botulism ở trẻ sơ sinh đã được công nhận là một bệnh riêng biệt từ năm 1976. Hơn 900 trường hợp nhiễm độc ở trẻ sơ sinh đã được báo cáo ở Hoa Kỳ và thường được báo cáo nhiều nhất trên thế giới mặc dù tần suất mắc ở trẻ sơ sinh trong số tất cả các trường hợp botulism, CDC ghi nhận sự thay đổi rất ít về số trường hợp botulism trẻ sơ sinh hoặc thức ăn trong những năm gần đây.
Ngược lại, các báo cáo về botulism vết thương gia tăng đáng kể. Từ năm 1951 đến năm 1987, trung bình có 0,49 trường hợp mỗi năm được báo cáo cho Bộ Y tế California (Hoa Kỳ) so với 2,25 trường hợp mỗi năm từ năm 1988 đến năm 1991, 3 trường hợp vào năm 1992, 4 trường hợp vào năm 1993, 11 trường hợp vào năm 1994 và 23 trường hợp ở 1995
Nguồn nhiễm
Botulism do vết thương
Phần lớn các trường hợp botulism do vết thương ở California kể từ năm 1988 liên quan đến những người tiêm chích ma túy, đặc biệt là những người sử dụng heroin bằng đường tiêm dưới da hoặc tiêm bắp. Bệnh tái phát đã xảy ra ở một số người tiêm chích ma túy. Làm thế nào heroin bị nhiễm các sinh vật hoặc độc tố của chúng vẫn chưa được biết. Nhiễm độc vết thương cũng đã được báo cáo ở những bệnh nhân hít cocaine. Bệnh nhân bị viêm xoang, một bệnh nhân nhiễm C. botulinum từ hít dịch xoang
Botulism thực phẩm
Các trường hợp nhiễm độc thực phẩm thường được ghi nhận là những đợt bùng phát nhỏ, thường liên quan đến thực phẩm đóng hộp tại nhà như trái cây, rau và cá. Các sản phẩm thương mại và nhà hàng đôi khi là nguồn cung cấp.
Tỷ lệ nhiễm độc thực phẩm cao nhất ở Hoa Kỳ xảy ra ở thổ dân Alaska do ăn cá và động vật có vú ở biển đã lâu năm. Dữ liệu CDC từ năm 1947 đến năm 2007 cho thấy tỷ lệ mắc trung bình hàng năm là 6,9 trường hợp trên 100.000 người dân Alaska so với tỷ lệ chung ở Hoa Kỳ là 0,0068 trường hợp trên 100.000 người. Các loại độc tố A, B và E đều có liên quan đến nhiễm độc thực phẩm, mặc dù loại độc tố E là loại phổ biến nhất liên quan đến nhiễm độc thực phẩm ở Alaska
Một số vụ bùng phát nhiễm độc do thực phẩm đã được báo cáo:
Một đợt bùng phát lớn nhiễm độc 209 người đã xảy ra ở Thái Lan vào tháng 3 năm 2006 liên quan đến măng tre (bamboo shoots) đóng hộp tại nhà. C. botulinum đã được nuôi cấy từ măng còn sót lại. Trong số 209 người bị nhiễm độc, 141 người phải nhập viện và 42 người phải thở máy.
Nước ép cà rốt thương mại (Commercial carrot juice) được xác định là nguồn gốc của type A botulism khiến sáu bệnh nhân ở Georgia, Florida và Ontario, Canada nhập viện vào tháng 9 năm 2006. Làm lạnh không đúng cách trong quá trình vận chuyển hoặc bảo quản được nghi ngờ là nguyên nhân khiến C. botulinum phát triển tạo ra độc tố botulinum.
Ngoài ra, không có chất bảo quản, muối hoặc đường được thêm vào nước ép cà rốt, có thể cần thiết để ngăn chặn sự nảy mầm của các bào tử C. botulinum hiện diện tự nhiên trong trường hợp làm lạnh không đúng cách.
Năm 2007, một đợt bùng phát botulism do nhiễm độc xúc xích, ảnh hưởng đến 66 người ở Trung Quốc . Một cuộc điều tra cho thấy xúc xích đã được vận chuyển và lưu trữ trong các cửa hàng bán lẻ mà không có tủ lạnh.
Sáu đợt bùng phát botulism đã được báo cáo trong các tù nhân ở Hoa Kỳ từ năm 2004 đến năm 2016, ảnh hưởng từ 1 đến 31 tù nhân mỗi đợt bùng phát. Vụ bùng phát lớn nhất xảy ra tại một nhà tù ở Mississippi vào năm 2016. Các cuộc điều tra đã xác định bia nhà tù (prison brew) (pruno, hooch, moonshine, hoặc bootleg), một loại đồ uống có cồn bất hợp pháp, là nguồn gốc của các đợt bùng phát. Bia nhà tù thường được làm bằng cách lên men trái cây và đường trong nước cùng với bánh mì để cung cấp men; các thành phần thường được sử dụng khác bao gồm rau, khoai tây, ngô và gạo
Năm 2012, hai trường hợp botulism xảy ra ở những người nhập cư Trung Quốc ở Hoa Kỳ đã mua đậu phụ tươi (fresh tofu ) từ cùng một cửa hàng tạp hóa và sử dụng các công thức tương tự để lên men đậu phụ tại nhà . Đậu phụ đã được lưu trữ trong cửa hàng tạp hóa trong các thùng chứa đầy nước không được làm lạnh, không đậy nắp. Quá trình lên men tại nhà bao gồm việc bảo quản kéo dài ở nhiệt độ phòng trong môi trường ít axit và ít muối, điều này có thể tạo điều kiện cho sự nảy mầm của bào tử và hình thành độc tố. Mặc dù đậu phụ lên men là một nguyên nhân hiếm gặp gây botulism ở Hoa Kỳ, nhưng ở Trung Quốc, đậu phụ lên men tại nhà và các sản phẩm đậu lên men khác gây ra hơn một nửa số trường hợp botulism do thực phẩm.
Năm 2015, một đợt bùng phát lớn botulism ảnh hưởng đến 29 trong số 77 người tham dự một bữa ăn potluck nhà thờ ở Ohio, dẫn đến một người tử vong. Nguồn gốc là salad khoai tây được làm từ khoai tây đóng hộp tại nhà đã được chế biến bằng cách sử dụng hộp nước đun sôi (không giết được bào tử C. botulinum) chứ không phải là hộp áp suất (loại bỏ được bào tử). Khoai tây cũng không được làm nóng sau khi lấy ra khỏi hộp, một bước có thể khử hoạt tính độc tố botulinum.
Năm 2016, các sản phẩm sau đã bị thu hồi do có khả năng nhiễm C. botulinum ở Hoa Kỳ, Canada và Liên minh Châu Âu: cá hồi hun khói, trứng cá hồi, thịt xông khói cá hồi, cá mòi, cá khô, thịt hải cẩu lên men, các loại súp đóng hộp, tự làm mù tạt thích, và đậu trắng đóng hộp.
Việt Nam, theo Chi cục An toàn vệ sinh thực phẩm (ATVSTP) tỉnh Bình Dương (26/3), 6 trường hợp Botulism được báo cáo ở Bình dương sau ăn pate chay, có 1 trường hợp tử vong.
Botulism ở trẻ sơ sinh
Botulism ở trẻ sơ sinh từ lâu có liên quan đến việc uống mật ong thô. Tuy nhiên, đây rất có thể là một môi trường cung cấp nhỏ, vì việc giáo dục rộng rãi của công chúng hầu như không ảnh hưởng đến tỷ lệ mắc botulism trẻ sơ sinh ở Hoa Kỳ. Hầu hết các trường hợp ở Hoa Kỳ được cho là do ăn phải bụi xung quanh (environmental dust ) và đất có chứa bào tử C. botulinum. Tỷ lệ các trường hợp được báo cáo cao nhất ở Utah, Pennsylvania và California, những bang có số lượng bào tử botulinum trong đất cao
Yếu tố nguy cơ
Botulism là một bệnh hiếm gặp, nhưng nghiêm trọng. Hầu hết mọi người sẽ trải qua cả cuộc đời mà không botulism
Một số hoạt động có thể làm tăng nguy cơ mắc botulism: Những người tiêm một số loại thuốc, như heroin có nguy cơ bị wound botulism cao hơn. Những người uống rượu tự pha, chẳng hạn như tù nhân uống rượu “pruno” hoặc “hooch” được pha trong nhà tù, có nguy cơ bị foodborne botulism. Những người ăn thực phẩm đóng hộp hoặc lên men tại nhà không được chế biến an toàn cũng có nhiều nguy cơ bị bệnh nặng hơn. Những thực phẩm này có thể bao gồm nhiều loại rau và thịt đóng hộp tại nhà, và các loại thực phẩm lên men truyền thống của thổ dân Alaska.
Những người tiêm độc tố botulinum vì lý do thẩm mỹ (chẳng hạn như nếp nhăn) hoặc lý do bệnh (chẳng hạn như đau nửa đầu) có thể dễ bị botulism nếu liều lượng họ nhận được quá lớn
Triệu chứng Botulism
Botulism được mô tả cổ điển là sự khởi phát cấp tính của các bệnh lý thần kinh sọ não hai bên liên quan đến liệt đi xuống và đối xứng. Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (CDC) gợi ý các triệu chứng sau đây được coi là đặc điểm chính của botulism: Không sốt, Thiếu hụt thần kinh đối xứng, Bệnh nhân vẫn tỉnh táo -Nhịp tim bình thường hoặc chậm và huyết áp bình thường -Không bị thiếu hụt giác quan ngoại trừ mờ mắt
Các triệu chứng tiêu hóa (GI) không đặc hiệu cũng có thể được tìm thấy và đôi khi là biểu hiện chủ yếu
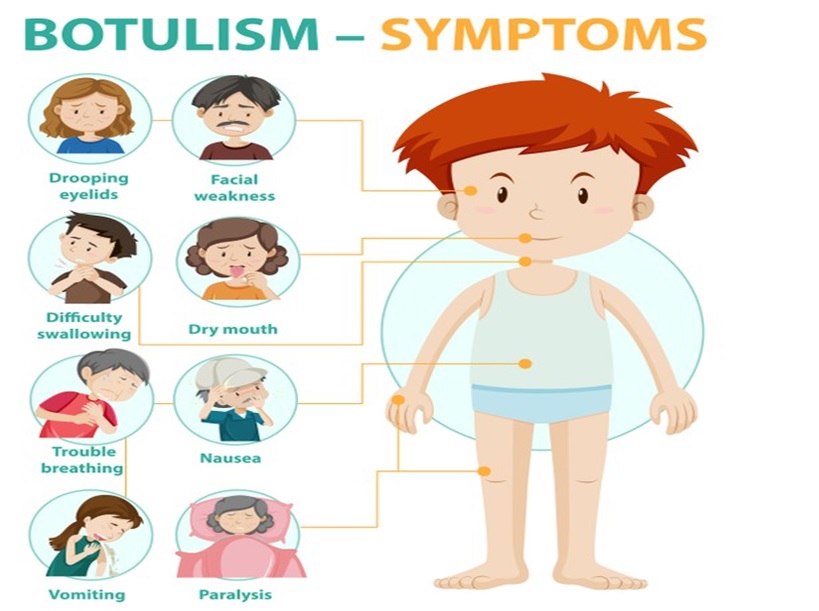
Triệu chứng thần kinh
Nhìn đôi/mờ mắt (Diplopia / blurred vision), Sụp mi (Ptosis), Nói líu lưỡi (Slurred speech), Nuốt khó/ khô miệng (Dysphagia / dry mouth), Yếu cơ (Muscle weakness)
(Autonomic effects – dry mouth, ileus, constipation, urinary retention, dizziness, fatigue, dyspnea….)
4D: Dysphagia, Diplopia, Dysarthria, Dry mouth the four classic findings in botulism
Các dấu hiệu và triệu chứng trong foodborne botulism có thể bao gồm: Nôn ói (Vomiting), Buồn nôn (Nausea), Đau bao tử (Stomach pain), Tiêu chảy (Diarrhea
Các dấu hiệu và triệu chứng ở trẻ sơ sinh có thể bao gồm: Táo bón, Bú kém, Sụp mí mắt, Đồng tử phản ứng chậm với ánh sáng, Khuôn mặt ít biểu lộ cảm xúc hơn bình thường, Khóc yếu ớt, âm thanh khác với bình thường, Khó thở.
Botulism có thể không có tất cả các triệu chứng này cùng một lúc. Tất cả các triệu chứng là do liệt cơ do độc tố gây ra. Nếu không được điều trị, bệnh có thể tiến triển và các triệu chứng có thể nặng hơn gây ra liệt hoàn toàn một số cơ, bao gồm cơ hô hấp và những cơ ở tay, chân và thân mình. Trong foodborne botulism, các triệu chứng thường bắt đầu từ 18 đến 36 giờ sau khi ăn thực phẩm bị nhiễm. Nếu phát hiện các triệu chứng của botulism, hãy đến gặp bác sĩ ngay lập tức hoặc đến phòng cấp cứu.
Nhận biết các triệu chứng thường gặp
Lưu ý các vấn đề về thị lực. Botulism có thể gây rối loạn về thị lực. Ví dụ, nhìn mờ hoặc nhìn đôi là các triệu chứng phổ biến của botulism. Có thể bị sụp mí mắt.

Chú ý đến các triệu chứng miệng. Nhiều người đang bị botulism cảm thấy cực kỳ khô miệng. Khó khăn khi nuốt hoặc nói do khô miệng.

Xác định yếu cơ.
Liệt mặt ở cả hai bên mặt, là một triệu chứng phổ biến của cả botulism do vết thương và thức ăn. Nếu liệt một bên chẩn đoán phân biệt liệt Bell, đột quỵ

Nhận biết các triệu chứng giống như buồn nôn. Botulism thực phẩm thường kèm theo đau quặn bụng, buồn nôn và nôn. Điều này là do chất độc đã được ăn vào và thường biểu hiện các triệu chứng liên quan đến hệ tiêu hóa

Chẩn đoán
Botulism, do vi khuẩn Clostridium botulinum, gram dương, tạo bào tử (spore-forming). Mặc dù tồn tại một số dạng nhiễm độc, các dạng đường tiêu hóa và đường hô hấp được dự đoán trong tấn công khủng bố
Độc tố Botulinum ngăn chặn sự giải phóng acetylcholine ở các đầu dây thần kinh cholinergic ngoại biên. Nếu do hít phải độc tố botulinum, các triệu chứng sẽ xảy ra trong vòng 6 giờ. Tê liệt ly tâm (hướng đi xuống) thường là triệu chứng đầu tiên. Rối loạn chức năng thần kinh sọ với nhìn đôi, khó nuốt và sụp mi thường ngay sau đó. Suy hô hấp thường gặp.
Chẩn đoán botulism thường là lâm sàng, mặc dù các khảo sát dẫn truyền thần kinh và nuôi cấy cũng có thể xác định chẩn đoán. Điều trị sử dụng thuốc chống độc và chăm sóc hỗ trợ. Thông khí cơ học có thể cần thiết trong một số trường hợp
Chẩn đoán phân biệt
Hỏi bệnh và khám để tìm ra nguyên nhân gây ra các triệu chứng. Tuy nhiên, những manh mối này thường không đủ để chẩn đoán vì một số triệu chứng Botulism cũng xảy ra với các bệnh khác, như hội chứng Guillain-Barré,, bệnh nhược cơ và đột quỵ và dùng quá liều opioid.
Chỉ định các xét nghiệm để chẩn đoán phân biệt:
– CT, MRI não
– Kiểm tra dịch tủy sống
– Kiểm tra chức năng thần kinh và cơ (dẫn truyền thần kinh và đo điện cơ)
– Test Tensilon cho bệnh nhược cơ
Nghiên cứu EMG có thể hữu ích ở những bệnh nhân này nhưng nói chung không bắt buộc. Các phát hiện EMG đặc trưng trong botulism bao gồm biên độ sóng M nhỏ, sự bùng nổ ngắn điện thế thấp của các đơn vị vận động và điện thế động quá mức.
(Characteristic EMG findings in botulism include small M wave amplitudes, short bursts of low-voltage compound motor-units, and excessive action potentials)
Kích thích thần kinh lặp đi lặp lại (RNS) có liên quan đến sự gia tăng biên độ sóng M. Ngược lại, RNS trong bệnh nhược cơ thể hiện sự suy giảm dần điện thế động của phức hợp cơ . EMG đơn sợi có thể hữu ích và nhạy hơn trong việc phân biệt botulism với bệnh nhược cơ
(Repetitive nerve stimulation (RNS) is associated with an incremental increase in M wave amplitude. In contrast, RNS in myasthenia gravis demonstrates a progressive decline in compound muscle action potential. Single-fiber EMG may be more useful and sensitive in differentiating botulism from myasthenia gravis ).
Nếu những xét nghiệm không cho chẩn đoán, có thể yêu cầu các xét nghiệm trong phòng thí nghiệm để tìm độc tố hoặc vi khuẩn gây botulism. Các xét nghiệm trong phòng thí nghiệm là cách duy nhất để biết chắc chắn có bị botulism hay không. Có thể mất vài ngày để nhận được kết quả xét nghiệm từ phòng thí nghiệm.
Nếu còn nghi ngờ botulism có thể bắt đầu điều trị ngay lập tức
Điều trị botulism
Làm gì trước tiên nếu nghi ngờ Botulism
Thông báo ngay cho phòng y tế công cộng (CDC).
Điều trị antitoxin.
Gửi mẫu kiểm tra chẩn đoán: Huyết thanh, chất nôn, dịch hút dạ dày, thức ăn nghi ngờ, phân. Lấy huyết thanh trước khi cho thuốc kháng độc tố, nếu cần thụt tháo sử dụng nước vô trùng. Giữ lạnh mẫu và thực phẩm nghi ngờ.
Botulism gây ra bởi độc chất tấn công các dây thần kinh của cơ thể và gây khó thở, liệt cơ và tử vong. Điều trị botulism bằng thuốc chống độc (antitoxin), giúp ngăn chất độc này không gây ra bất kỳ tác hại nào nữa. Chất chống độc không chữa lành tổn thương mà chất độc đã gây ra. Tùy thuộc vào mức độ nghiêm trọng của các triệu chứng, có thể phải ở lại bệnh viện vài tuần hoặc thậm chí vài tháng trước khi đủ sức khỏe để về nhà.
Thuốc điều trị
- Ức chế Cholinesterase không hiệu quả trong botulism.
- Điều trị bivalent (A and B) hoặc trivalent (A, B, and E) antitoxin, 20,000-40,000 units, 2-3 lần trong ngày.
- Food-borne botulism, rữa dạ dày, ruột và sử dụng antitoxin.
- Wound botulism, antitoxin và penicillin
Nếu bệnh nặng, gặp vấn đề về hô hấp, suy hô hấp cần đặt nội khí quản và thở máy cho đến khi có thể tự thở. Tình trạng liệt thường cải thiện chậm. Những người bị wound botulism đôi khi cần phẫu thuật để loại bỏ nguồn vi khuẩn và dùng thuốc kháng sinh.
Antitoxin
Có hai điều trị chống độc cho người nhiễm độc ở Hoa Kỳ.
Equine serum heptavalent botulism antitoxin: được sử dụng để điều trị trẻ em trên một tuổi và người lớn, (heptavalent botulism antitoxin huyết thanh ngựa, có chứa kháng thể đối với bảy trong tám loại độc tố gây nhiễm độc đã biết (A đến G)
Human-derived botulism immune globulin dùng cho trẽ em dưới 1 tuổi (Globulin miễn dịch botulism có nguồn gốc từ người (được gọi là BIG-IV hoặc BabyBIG) tiêm tĩnh mạch cho trẻ dưới một tuổi được chẩn đoán botulism ở trẻ sơ sinh. BIG-IV nên được dùng càng sớm càng tốt khi bị bệnh)
Pentavalent antitoxin ở Bộ Quốc phòng, không cung cấp cho mục đích sử dụng công cộng
Dự hậu và biến chứng
Sự phát triển của thuốc chống độc và chăm sóc y tế hiện đại đồng nghĩa với việc những người botulims có nguy cơ tử vong thấp hơn nhiều so với trước đây, khi cứ 100 người bệnh thì có khoảng 50 người chết. Ngày nay, cứ 100 người bị botulism thì có ít hơn 5 người chết.
Ngay cả với thuốc chống độc và chăm sóc y tế và điều dưỡng tích cực, một số người bị botulism chết vì suy hô hấp.
Những người khác chết vì nhiễm trùng hoặc các vấn đề khác do bị liệt trong nhiều tuần hoặc nhiều tháng Những bệnh nhân sống sót sau botulism có thể bị mệt mỏi và khó thở trong nhiều năm sau đó và có thể cần điều trị lâu dài để giúp họ hồi phục.
Ca lâm sàng
Bênh nhân nữ 45 tuổi nhập viện vì nhìn đôi, sụp mi, nói khó và yếu tứ chi, tay chân nhiều sang thương nhiễm trùng ngoài da. •Tiền sử chích heroin •Khám thần kinh
– Sức cơ 4/5 (chi trên yếu hơn chi dưới)
– Phản xạ gân cơ (+)
– Phản xạ bệnh lý (–)
– Cảm giác nông sâu bình thường

Tháng 4/2021, Nguồn Up ToDate 2018


Tin cùng chuyên mục:
Migraine tiền đình (vestibular migraine)
Migraine ở phụ nữ có thai
Cập nhật chẩn đoán và điều trị chóng mặt tư thế kịch phát lành tính (BPPV)
Nguy cơ xuất huyết não tăng lên khi dùng Aspirin liều thấp trong phòng ngừa nguyên phát